概述
便秘是非常常见的症状。超过15%的美国人有便秘的困扰。幸运的是,便秘通常是易于防治的疾病。然而,需要特别注意的是,便秘的症状可能是另一种更严重疾病的征兆。本文旨在帮助患者理解便秘这一常见问题,特别是其症状、诊断及治疗选择。本文也有助于患者的朋友、家人更好地帮助患者应对严重便秘。
这篇文章主要解决以下问题:
什么是正常的排便功能?
进食后,食物通过小肠运输,并在其中被分解吸收。未吸收的液态食糜进入结肠。结肠吸收水分及某些电解质,食糜变为固态的粪便。粪便进入直肠储存,直到排便时排出体外。评价排便功能有四项指标:
“正常的”排便习惯变化范围很大。一般来说,排便应至少每3天1次,并且每天不超过3次;排便应顺畅,即不需要过度地尽力排便;最后,排便之后应该有排便完全的感觉。所谓的健康信条——每天必须排便1次。这种说法并不恰当,反而可能导致不必要的担忧甚至滥用泻药。事实上,如果日常排便困难,即需要尽力排便,或者有排便不尽感,那么即使“频次正常”,也应视为便秘。另一方面,即使每3天排便1次,但是排便顺畅不费力,且排便完全,那么也应视为排便正常。
排便的过程需要结肠将大便有序推向直肠。大便体积越大,越能够刺激结肠壁内肌肉的收缩,纤维素可以增加大便体积,这就是为什么高纤维素饮食可以促进排便。随着大便进入直肠,直肠壁收到牵拉,产生便意。如果外部环境不适宜排便,肛门括约肌的收缩可以阻止排便,便意停止。如果外部环境(如洗手间)适宜排便,深蹲及腹内加压等动作可以促进排便。盆底及肛门括约肌的协调反射舒张对于排便是必须的:排便时,某些肌肉收缩,同时另一些肌肉舒张,促进大便排出。排便之后,大便在直肠内造成的牵拉感应消失,即有排便完全的感觉。
便秘的定义
鉴于上述排便功能的四项指标,对于不同的人,便秘的情况可能也不同。所以,便秘可能是排便频次降低;可能大便过硬难以排出,需要尽力排便;也可能是有排便不尽感,患者仍感觉需要再次排便。有时这些症状可以同时存在。可以看出,症状的组合不同,便秘的表现也就不同。所以很难明确定义便秘。
为了更好地定义便秘,在2000年罗马国际共识会议上建立了一些判断标准,并在2006年更新:
这些标准旨在明确便秘的定义,促进对于便秘的研究,以及帮助评估治疗效果。
需要注意,便秘必须与其他疾病鉴别,如肠易激综合征的便秘亚型(IBS-C)。后者往往出现腹痛,排便不规则(与泻药无关的间歇性稀便),以及排便后腹痛缓解。
便秘的病因
便秘的病因包括:
如上所述,便秘是很常见的,有可能是最常见的肠道症状。便秘往往是由于以下三种因素的一种或组合:低纤维素饮食;饮水过少;缺乏锻炼。这些因素对于肠道的健康是很重要的。只要做好以上三点,排便情况就会改善,便秘也会缓解。
然而,也应该考虑到其他原因。特定的疾病可以导致便秘,包括糖尿病、甲状腺功能低下、抑郁症,以及其他少见疾病如硬皮病、帕金森病和多发性硬化等等。另一种导致便秘的原因是药物。包括常见的镇痛药、降压药、抗抑郁药、抗精神病药以及抑酸药。患者应清楚正在服用的药物,并向医师或药师咨询其可能导致的副作用。
便秘的特殊类型虽然很罕见,但是经过一般治疗后,慢性便秘未见缓解,则需要考虑是否为特殊类型的便秘。包括慢性传输型便秘(结肠运动功能障碍,不能传输粪便),肠易激综合征(IBS),排便协同失调(直肠不能正常排便),或者以上疾病的组合。我们将讨论这些疾病。肠易激综合征另文叙述,这里不再讨论。
最后,一些导致便秘的严重疾病本质上来说是肠道机械性梗阻的问题。憩室炎或Crohn病等导致炎症的疾病可以产生过多的瘢痕和狭窄。此外,肿瘤或新生物能机械性地堵塞肠道。这些少见病因由于更加严重,所以应牢记于心。
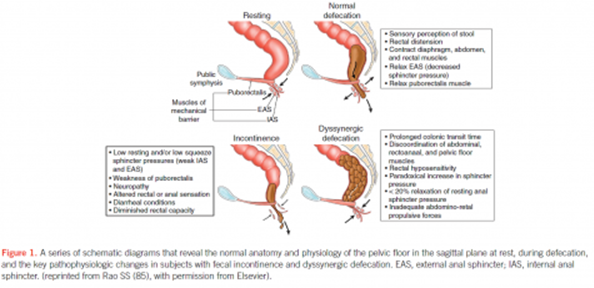
Figure 1 R. Schey, J. Cromwell, and S. Rao Am J Gastroenterol 2012; 107:1624–1633; doi:0.1038/ajg.2012.247; published online 21 August 2012
便秘的治疗
一般来说,如果肠道功能正常,便秘是可以预防的。发生便秘时,首先要改善饮食、饮水以及增进锻炼。推荐每天摄入25克的纤维素。吃全麦面包、谷类食品等,再加上新鲜果蔬,可以增加大便体积,改善排便习惯。然而,仅仅摄入纤维素还是不够的。还需要改掉不良的饮食习惯,比如减少油炸食品、高脂肪食物以及红肉的摄入。健康的饮食习惯是肠道健康和良好功能的基础。
科学研究发现每天喝6到8杯水(1.5-2升)有助于防止大便干燥,促进排便。经常锻炼——如简单的每天快步走30分钟—也有助于改善排便功能。
泻药的作用
在药房可以买到各种各样的泻药。泻药的作用原理多种多样,能够有效缓解便秘。少数情况下,患者可能需要长期服用泻药。在求助于泻药之前,患者应向医师咨询,以便排除其他更加严重的疾病。
刺激性泻药(导泻药)刺激肠壁收缩。这类泻药包括番泻叶、药鼠李和比沙可啶等等。长期服用这类药物会导致耐受,并且随着时间进展,排便功能可能降低。所以,一般来说,不推荐长期服用。
另一类药物是渗透性泻药,可促进肠道的保水能力。这种药物的基础是盐或糖。作为活性分子,盐或糖可以产生渗透效应(促进结肠吸收水分)。这类药物包括乳果糖和蔗糖。一些人工合成元素如镁乳以及磷酸盐基化合物也可以作为渗透性泻药使用。但是肾病患者应谨慎使用渗透性泻药,因为这类药物可能导致电解质紊乱。聚乙二醇3350是一种非处方渗透性泻药,它可以增加排便频次,安全性高,常常推荐使用。
另一种泻药通过影响大便的成分促进排便。矿物油(液体石蜡)可以包裹粪便,从而阻止液体的流失。多库酯钠能促进水分渗透入大便,使大便松软。
灌肠和肛门栓剂也是治疗便秘的方法。灌肠和肛门栓剂能扩张直肠(生理盐水),或产生刺激作用(肥皂液,比沙可啶),或软化大便(甘油栓剂),以上作用均可促进排便。然而,这种疗法容易产生依赖性,并且患者容易产生耐受,可能减弱其长期疗效。
需要再一次强调的是,尽管泻药、灌肠以及肛门栓剂都可以治疗便秘。但在长期使用上述疗法之前,患者必须向医师咨询,以排除其他疾病(如癌症)
治疗便秘的特殊药物
治疗便秘还有一些特殊疗法。这些疗法只在个别情况下由医师准予使用,另外其花费也较高。第一种药物是鲁比前列酮,可以刺激肠液分泌。尽管该药较安全,但还是有一些副作用,如腹泻、恶心,头痛。这些副作用可能限制了其疗效。美国食品与药品监督管理局(FDA)最近批准了利那洛肽用于治疗便秘。该药可同时增加肠道运动及分泌。欧洲和加拿大批准了普卡必利用于治疗女性便秘,该药可促进肠道蠕动。然而,由于临床试验中男性的人数不足,所以该药对于男性的疗效还不明确。目前FDA还未批准普卡必利,但是指出该药具有一定的应用前景。
终末期疾病患者常遭受剧烈疼痛的折磨,常常服用大量麻醉镇痛剂缓解疼痛,但是,镇痛剂常常导致便秘。对于这类患者,有专门的药物来治疗便秘。溴化甲基纳曲酮已被批准使用。该药可以促进肠道蠕动,对抗镇痛剂抑制肠道蠕动的作用。使用该药前也必须向医师咨询。
便秘的临床表现及何时就诊
了解应在何时就诊是很关键的。一般来说,如果便秘导致排便频次逐渐减少,或者便秘症状越来越严重,经过上述疗法未见好转,应及时就诊。便秘往往伴随其他症状一起出现。这些症状非常重要,因为它们能提示疾病的性质,也可以提示患者何时就诊。便秘常伴随腹胀、轻度恶心,还可能伴随轻度绞痛,这些症状一般在排便后缓解。所以,如果恶心症状逐渐加重,反复出现呕吐,或腹痛加重呈持续性,应立即就诊。另外,如果便秘伴有大便形状改变(比如变窄)、排便频次改变,或者直肠出血,也应及时就诊。
便秘的诊断
采用常规治疗后,如果仍持续便秘,或者便秘与其他的一些症状相关,此时应考虑进行一些化验检测方法。
便秘可以理解为结肠正常功能丧失,导致推进大便的功能不良,无法感受直肠扩张,盆底肌肉协调反射功能丧失,这些因素共同导致排便不畅。另外,一些解剖异常(直肠前突,肠膨出,乙状结肠膨出)也可导致排便功能下降。最后,肠道瘢痕狭窄,或者由于肿瘤导致的肠腔狭窄,这些都可以机械性堵塞肠道,导致便秘。
便秘的诊断方法包括:
结肠镜是一根可照明的软管,管头配有摄像机。它通过肛门插入逆行,可检查直肠和结肠。通过镜子可以观察肠腔,发现有无新生物如息肉、肿瘤等。结肠癌在美国很常见。一旦结肠发生堵塞,或者发生便秘,应首先排除结肠癌。新型无痛肠镜有镇静作用,一般来讲患者可以耐受。 急性憩室炎可能导致穿孔,所以此种情况应避免行结肠镜检查。结肠镜可能导致结肠穿孔,也有可能导致严重出血,甚至需要输血或手术治疗,但机率较低(<1/1000)。尽管如此,结肠镜是发现息肉(癌前病变)最敏感的检查方法。此外,还可以进行结肠镜下息肉切除术,以及病变活检。
钡灌肠是一种X线检查方法。将钡剂从肛门灌入大肠,同时行腹部X线摄影,可以提供关于肠道、肠腔肿瘤及狭窄等信息。虽然钡灌肠不如结肠镜常用,但在评估瘢痕性狭窄的肠道时与结肠镜有互补作用。钡灌肠的缺点:需要清洁肠道;检查时患者清醒,痛苦较大;在发现息肉方面敏感性不如结肠镜;另外,发现异常后,往往需要再次进行结肠镜检查。
CT结肠成像或虚拟结肠镜是另一种可用的放射学检查。但正如钡灌肠那样,如果CT结肠成像发现异常,往往还需进一步行结肠镜检查。所以,尽管检查方法有多种,便秘患者一般还是应首先接受结肠镜检查。
少数情况下,结肠肌肉活力下降,无法将大便推进直肠,可导致严重便秘。这就是结肠无力症。此种便秘非常严重,患者甚至数周无排便。这种情况常常发生在儿童,占所有就诊便秘患者的10%左右。结肠无力症的病因不清。检查可采用结肠镜或钡灌肠。

图2胃肠动力标记胶囊
如果上述检查没有发现异常,可进一步采用结肠运输试验,以评估结肠推进大便的能力。患者服用一粒胃肠动力标记胶囊(图2)。该胶囊内部有一些环状标记物。这些标记物可以被X线显像。随后,采用动态X线摄影技术,评估环状标记物在肠道中的推进情况。比较简单的方法是,患者于周日服用一粒胶囊,在周一、三、五分别进行腹部X线摄影。环状标记物常在第五天全部排出。异常表现为6个以上环状标记物(大于总数20%)仍在肠道中。这种异常表现可进一步分为两种情况:如果超过20%(6个及以上)的标记物未排出,且标记物分散于结肠(图3),提示为结肠无力症,即大便推进功能不良;

图3、4
如果超过20%的标记物未排出,但是所有的标记物全部到达直肠,这提示结肠肌肉活力正常,但是盆底肌肉活力异常(图4),即所谓的排便协同失调或骨盆出口障碍综合征(ODS,又名骨盆底功能障碍症,盆底痉挛综合征,非松弛性耻骨直肠肌综合征)。发生ODS时,盆底肌肉无法协调松弛,导致排便困难。一些解剖异常如肠膨出、乙状结肠膨出、直肠前突,直肠脱垂等等,都可以抑制正常的排便功能。
体格检查可以评估肛门括约肌及盆底肌的收缩及松弛功能,由此可对盆底功能进行评价。肛管直肠测压可以评估肌肉在放松及收缩状态的压力,据此可以判断肛门括约肌或盆底功能有无异常。当患者直肠有充盈感,即有排便感,但排便时感费力,排便不畅。此时,应行肛管直肠测压评估是否有出口梗阻。
肛管直肠测压,即向肛管及直肠插入一根细管,测定肛管及直肠在静息时、自主收缩时,以及用力排便时的压力。此外,在细管末端有一小气球样装置,通过膨胀,可以评估直肠充盈感是否正常。正常的排便功能需要能正常感受直肠充盈。气球膨胀也可以测定肛门括约肌的反射功能。一般来说,当气球膨胀导致直肠充盈时,肛管压力应暂时下降。这种反射即直肠肛管抑制反射。如果直肠肛管抑制反射缺失,表明肛门括约肌舒张功能下降。Chagas病(一种寄生虫病,常见于巴西)以及Hirschsprung病(肛门括约肌神经节细胞缺如)都可以导致肛门括约肌舒张功能不全,从而进一步导致排便不畅。
此外,做排便动作进行肛管直肠测压时,如果盆底肌肉没有松弛,而是收缩,这表明协调反射缺失。盆底肌松弛功能不良导致排便不畅。肛管直肠测压时,还可以进行气球排出实验。将导管末端的气球充盈至60ml,然后嘱患者做排便动作。如果患者1分钟内不能将气球排出,则为异常表现,表明肛门或盆底出口功能障碍。

Figure 5
排粪造影也是一种X线检查方法,可以评估患者的排便能力。口服钡剂,然后使用稠钡或糊剂灌肠。患者坐在特制的马桶上,做排便动作,同时行动态X线摄影观察。这种方法能够评估直肠及盆底肌的协调运动,直肠的排空能力,以及是否存在解剖异常。此外,还可以用磁共振代替X线进行动态观察。
排粪造影除了可以发现盆底肌功能异常,也可以发现是否存在解剖异常。肠膨出是一种盆底疝,即肠管在阴道与直肠之间膨出,导致排便时直肠受到挤压。类似地,乙状结肠膨出就是乙状结肠从盆底缺陷膨出,挤压直肠。直肠套叠或脱垂导致直肠内部闭塞。直肠前突是直肠前壁向阴道壁膨出,导致排便时大便“向前膨出”,而不是正常的向下排,从而导致排便不畅。这些解剖异常都可以通过排粪造影发现。对于这类患者,可以采用手术修复治疗,但必须严格掌握手术指征。
严重和特殊便秘的治疗
对于盆底肌协同失调,理疗师可以采用一些特殊技术(如生物反馈疗法),以改善直肠充盈感和盆底肌协同舒张,促进排便。生物反馈治疗的目的有两方面:首先,纠正腹部、直肠、耻骨直肠肌和肛门括约肌的协同失调,促进正常排便。其次,提高直肠的充盈感。治疗方案有多种,但是一般治疗时间都在1小时左右。患者一般每隔1到2周接受一次治疗,需要治疗4到6周。之后在第6周,3个月,6个月,12个月时再接受治疗,以巩固疗效,改善长期预后。然而,此种疗法的确切效果还需进一步证实。
生物反馈治疗的疗效取决于预先制定的治疗终点。一些针对成人排便协同失调的随机对照试验已经发表。尽管它们的试验方法不同,但结果均表明生物反馈治疗组优于对照治疗组(饮食调节,锻炼,泻药治疗等等)。所以,对于排便协同失调的患者,可以采用生物反馈疗法缓解便秘。然而,目前受过专业训练的理疗师很少,所以需要进一步推广生物反馈治疗,培训更多的掌握该疗法的理疗师。